Strategie kardiovaskulární prevence: to je oč tu běží!
A strategy for cardiovascular prevention: that’s what matters!
The new guidelines for the management of dyslipidemia published in September 2019 brought a new paradigm for cardiovascular prevention, which can be summarized in the principle "the sooner the lower, the better". We have known for a long time that manifestation of a major atherosclerotic vascular complication, underlies exposition of the vascular wall to a so-called cumulative burden of LDL-C (LDL-C) of 150 mmol/L. This could be determined as the average annual concentration of LDL-C multiplied by the number of years it acts. The current approach may be too conservative for some patients and it can be stated that practically every patient with other risk factors deserves a "lipid" intervention. The most common of these is undoubtedly arterial hypertension. However, the gap between the diagnosis of arterial hypertension and dyslipidemia remains nearly 10 years. Patient adherence is also important for the success of preventive intervention, which can be influenced by the selection of proven drugs with a good safety profile. One of the proven and simple ways to improve adherence is the choice of fixed combinations. A fixed combination of atorvastatin with perindopril (Euvascor®), the two most common active substances in the treatment of dyslipidemia and hypertension, has recently entered clinical practice. It will certainly be widely used as initial treatment as well as in more complex combination regimens.
Received 24. 9. 2019
Keywords:
combination therapy – Atherosclerosis – atorvastatine – cardiovascular risk – dyslipidemia – hypertension – LDL-cholesterol
Autoři:
Michal Vrablík
Působiště autorů:
Centrum preventivní kardiologie, III. interní klinika – klinika endokrinologie a metabolismu 1. LF UK a VFN v Praze
Vyšlo v časopise:
AtheroRev 2019; 4(3): 185-188
Kategorie:
Farmakoterapie
Nová pravidla pro management dyslipidemií zveřejněná v září 2019 přinesla nové paradigma pro kardiovaskulární prevenci, které lze shrnout do principu „čím dříve níže, tím lépe“. Již delší dobu víme, že pro manifestaci velké aterosklerotické cévní komplikace musí být cévní stěna vystavena tzv. kumulativní zátěži LDL-cholesterolem (LDL-C) ve výši 150 mmol/l. Určujeme ji jako průměrnou roční koncentraci LDL-C násobenou počtem let, po která působí. Dosavadní přístup je příliš konzervativní a lze konstatovat, že „lipidovou“ intervenci si zaslouží prakticky každý nemocný s vyšším krevním tlakem. Nicméně odstup mezi diagnózou arteriální hypertenze a dyslipidemie stále zůstává téměř 10 let. Pro úspěšnost preventivní intervence je mimo jiné důležitá adherence pacienta, kterou lze ovlivnit volbou osvědčených léčiv s dobrým bezpečnostním profilem. Mezi taková léčiva patří fixní kombinace. V prevenci kardiovaskulárních nemocnění zapříčiněných aterosklerózou je to kombinace atorvastatinu s perindoprilem – přípravek Euvascor®, který nabízí více fixních kombinací umožňujících titraci dávky perindoprilu k maximu.
Souhrn
Nová pravidla pro management dyslipidemií zveřejněná v září 2019 přinesla nové paradigma pro kardiovaskulární prevenci, které lze shrnout do principu „čím dříve níže, tím lépe“. Již delší dobu víme, že pro manifestaci velké aterosklerotické cévní komplikace musí být cévní stěna vystavena tzv. kumulativní zátěži LDL-cholesterolem (LDL-C) ve výši 150 mmol/l. Určujeme ji jako průměrnou roční koncentraci LDL-C násobenou počtem let, po která působí. Dosavadní přístup je příliš konzervativní a lze konstatovat, že „lipidovou“ intervenci si zaslouží prakticky každý nemocný s vyšším krevním tlakem. Nicméně odstup mezi diagnózou arteriální hypertenze a dyslipidemie stále zůstává téměř 10 let. Pro úspěšnost preventivní intervence je mimo jiné důležitá adherence pacienta, kterou lze ovlivnit volbou osvědčených léčiv s dobrým bezpečnostním profilem. Mezi taková léčiva patří fixní kombinace. V prevenci kardiovaskulárních nemocnění zapříčiněných aterosklerózou je to kombinace atorvastatinu s perindoprilem – přípravek Euvascor®, který nabízí více fixních kombinací umožňujících titraci dávky perindoprilu k maximu.
Klíčová slova:
ateroskleróza – atorvastatin – dyslipidemie – Euvascor® – HDL cholesterol hypertenze – LDL cholesterol – perindopril
Několik slov úvodem
Září 2019 přineslo hned několik nových doporučených postupů shrnujících principy snižování rizika kardiovaskulárních onemocnění. Rychlost kumulace nových údajů vynutila inovaci guidelines pro management cévního rizika u diabetiků i pacientů s chronickou ischemickou chorobou srdeční. Již po 3 letech dostáváme do rukou nová pravidla pro management dyslipidemií [1–3]. K posledně jmenovanému doporučení již bylo vypracováno Stanovisko výboru ČSAT [4]. Při listování těmito obsáhlými dokumenty však zjistíme, že základní principy zůstávají neměnné: v rámci individualizace přístupu začínáme rozvahou nad stratifikací rizika, které nám pomohou stanovit léčebné cíle a následně zvolit terapii. Léčebné možnosti se přitom rozšiřují, do kardiologie, respektive oblasti kardiovaskulární prevence a snižování rizika, vtrhla antidiabetika, testovány jsou řady novinek zahrnující stále více principy cílené biologické léčby atd [5]. Výsledky preventivních opatření lze však zlepšit dalšími způsoby s využitím nových přístupů a strategií. V posledních letech se pozornost zaměřuje na možnosti zapojení pacienta do terapie a využití jeho aktivní role v terapii. Víme, že adherence a dlouhodobá spolupráce představuje zásadní předpoklad úspěchu i velmi nesnadno ovlivnitelný aspekt péče. Zlepšením adherence jistě posouváme výsledky prevence i léčby správným směrem. Další možností může být změna strategie léčby ve smyslu jejího časování.
Ateroskleróza není onemocnění seniorů
Při úvahách o možnostech ovlivnění aterosklerózou zapříčiněných kardiovaskulárních nemocnění (ASKVO) si musíme připomenout, že aterosklerotické léze se v cévách dají detekovat i u osob bez silné genetické dispozice v 2. dekádě života [6]. Většinou se jedná o plně reverzibilní stadia tukových proužků. V závislosti na konstelaci rizikových faktorů pak ateroskleróza progreduje a do stadia klinických komplikací se většinou dostává po několika desítkách let. Tyto situace si vybavíme jako první a jejich výskyt má samozřejmě maximum ve vyšších věkových kategoriích - právě proto máme aterosklerózu fixovanou jako nemoc seniorů. Věk zůstává nejsilnějším prediktorem rizika cévních příhod. Měli bychom na něj však nahlížet jako na míru expozice kauzálním příčinám aterosklerózy – aterogenním lipidům – jejichž „úspěch“ při tvorbě aterosklerotických lézí podporují další rizikové faktory (označované podle této koncepce jako exacerbátory, tab. 1). Infarkt myokardu nevzniká v 60 letech v důsledku cévního poškození, k němuž došlo v posledních 5 letech. Je výsledkem relativně pomalu probíhajícího procesu aterogeneze, který pouze dospěl do stadia ireverzibilní klinické komplikace. Proto bychom měli při rozvaze o způsobech, jak riziko ASKVO snížit, časování intervence zařadit na přední místo důležitosti.
![Etiopatogenetická klasifikace rizikových faktorů aterosklerózy. Upraveno podle [12]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/21f7ab3fde2a940278dbfe55873c6cec.png)
Čím níže a čím dříve, tím lépe!
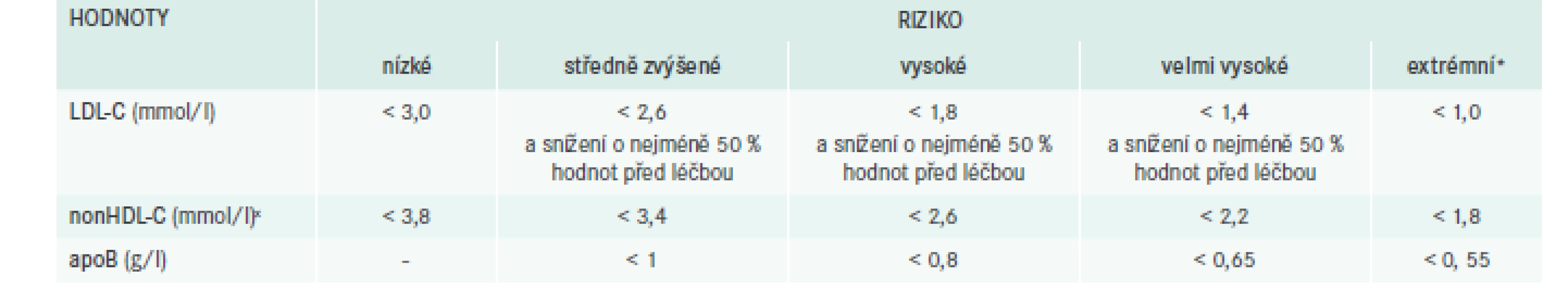
Dlouhou dobu prosazujeme pro korigování hodnot aterogenních lipidů krevní plazmy (především LDL-cholesterolu) princip „čím níže, tím lépe“. Novým paradigmatem kardiovaskulární prevence se však pomalu také stává princip „čím dříve níže, tím lépe“! Již delší dobu víme, že pro manifestaci velké aterosklerotické cévní komplikace musí být cévní stěna vystavena tzv. kumulativní zátěži LDL-cholesterolem (LDL-C) ve výši 150 mmol/l. Určujeme ji jako průměrnou roční koncentraci LDL-C násobenou počtem let, po které působí. Trajektorie, na níž se ke kritické zátěži LDL-C pohybujeme, je individuálně rozdílná: nemocný s familiární hypercholesterolemií s průměrnou LDL-cholesterolemií 5 mmol/l se k této manifestaci dostane již ve 4. dekádě života, zatímco osobě s „populační“ průměrnou hladinou okolo 3 mmol/l bude tato cesta trvat o 20 let déle (graf) [8]. Abychom však o intervenci mohli uvažovat, musíme rizika znát. Přestože požadavek na provedení kompletního screeningu rizikových faktorů u každého nově zjištěného pacienta s hypertenzí nebo při novém záchytu dyslipidemie není v doporučených postupech vůbec novinkou, odstup mezi diagnózou arteriální hypertenze a dyslipidemie zůstává téměř 10 let [9]. Příčinou tohoto pozorování jistě není fakt, že by rozvoj dyslipidemie měl oproti zvýšení krevního tlaku 10leté zpoždění. I s ohledem na nově postulované cílové hodnoty plazmatických lipidů (tab. 2) lze předpokládat, že dřívější odhad výskytu dyslipidemie asi u tří čtvrtin hypertoniků, je příliš konzervativní a „lipidovou“ intervenci si zaslouží prakticky každý nemocný s vyšším krevním tlakem.
![Cílové hodnoty LDL-C, non-HDL-C a apolipoproteinu B. Upraveno podle [4]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/3be256407aeedfccc5ae3d9b7d07f757.png)

Intervence časně a současně
Ideální scénář představuje situace, v níž odchylky zachytíme brzy ještě před rozvojem ireverzibilních aterosklerotických změn a intervenujeme. Zejména u mladších můžeme očekávat dobrý efekt režimové změny, samozřejmě za předpokladu, že se jí podaří prosadit. Vysoká pohybová aktivita a dieta respektující „antisklerotické“ zásady (tab. 3) od dětství jsou z hlediska populace bezpochyby nejlepší způsoby, jak ateroskleróze předcházet.
Prosadit je však není snadné u mladších, ve vyšším věku to bývá ještě podstatně horší. Přitom režimová opatření naplňují jeden ze zásadních předpokladů úspěchu, kterým je současná intervence všech ovlivnitelných rizik. Faktem tedy zůstává, že většina pacientů s dyslipidemií a arteriální hypertenzí nakonec potřebuje farmakologickou léčbu. Její indikaci bychom při neúspěchu nefarmakologických opatření neměli příliš odkládat. Intenzita režimových opatření nutná k dosažení významné změny lipidogramu nebo krevního tlaku je pro řadu i spolupracujících pacientů nedosažitelná. A v takové situaci je čas na změnu přístupu k léčbě a její iniciaci. Neměli bychom zahájení podávání farmakoterapie odkládat několik let. Nezbytným předpokladem je souhlas pacienta, který se často bude „tabletě“ bránit. Jako argument může posloužit demonstrace nedostatečného efektu režimových opatření a vysvětlení principu, že i relativně malá změna v úrovni kontroly cholesterolemie nebo krevního tlaku avšak po dlouhou dobu, zásadním způsobem mění (snižuje) celoživotní riziko. Připomeňme stále platný princip: 10% snížení hladiny krevního tlaku a současný 10% pokles cholesterolemie vede ke snížení rizika ASKVO o 45 % [10]. Zásadní výhodu představuje současné zahájení intervence arteriální hypertenze a dyslipidemie i z hlediska adherence. Zdá se, že pacient lépe rozumí potřebě udržovat krevní tlak v požadovaných hladinách, ale význam snižování hladin aterogenních lipidů tak pevnou pozici nemá. Bylo zjištěno, že při současném zahájení farmakoterapie antihypertenzivem a statinem stoupá šance udržení dlouhodobé dobré adherence o třetinu [11].
Bezpečnost a tolerance především
Zejména u mladších asymptomatických nositelů rizikových faktorů, jimž nabízíme farmakologickou léčbu, bychom měli volit osvědčená léčiva s dobrým bezpečnostním profilem. Adherence k léčbě a ochota užívat lék, který pacientovi dosud zcela bez problémů způsobí obtíže, jistě nebude velká. Proto vybíráme farmaka s nízkým výskytem nežádoucích účinků a věnujeme pozornost těm nežádoucím účinkům, které se případně objeví. I přes všechnu negativní mediální pozornost nežádoucím účinkům statinů je nadále považujeme za jedny z nejbezpečnějších léčiv užívaných ve vnitřním lékařství. Z hlediska intervence arteriální hypertenze se léky první volby jeví blokátory systému renin-angiotenzin-aldosteron, jejichž bezpečnostní profil je také velmi dobrý.
Euvascor – nová fixní kombinace pro kardiovaskulární prevenci
Na český trh se aktuálně dostává další fixní kombinace léčiv sloužící k intervenci dvou nejdůležitějších a nejčastějších rizikových faktorů ASKVO. Přípravek Euvascor obsahující 5 až 10 mg perindoprilu a atorvastatin v dávkách 10 až 40 mg vhodně rozšiřuje současné portfolio léčiv. Obsažené účinné látky není třeba představovat. Nejenže patří k vůbec nejlépe dokumentovaným, ale také k nejčastěji používaným v klinické praxi. Dokumentace z klinických studií obsahuje i jednoznačné údaje o synergickém působení kombinace atorvastatin + perindopril na úrovni cévní stěny (zpomalení progrese aterosklerózy, zamezení růstu plátu a jeho stabilizace) i na úrovni sledovaných klinických ukazatelů (ovlivnění výskytu příhod i mortality).
Euvascor se zdá velmi vhodný jako zahajovací strategie u nově zachycených pacientů, ale najde své využití i v komplexnějších lékových schématech u polymorbidních nemocných. V nich může sloužit i k dosažení požadovaných dávek různých složek více fixních kombinací (titrace dávky perindoprilu k maximu při zachování nižších dávek ostatních složek fixní kombinace).
V každém případě se jedná o účinné a vítané obohacení léčebných možností.
prof. MUDr. Michal Vrablík, Ph.D.
Doručeno do redakce 24. 9. 2019
Přijato po recenzi30. 9. 2019
Zdroje
- Knuuti J, Winjs W, Saraste A et al. 2019 ESC guidelines on the diagnosis and management of chronic coronary syndromes. Eur Heart J 2019; pii: ehz425. Dostupné z DOI: <http://dx.doi.org/10.1093/eurhearj/ehz425>.
- Mach F, Baigent C, Catapano AL et al. 2019 ESC/EAS guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2019; pii: ehz455. Dostupné z DOI:<http://dx.doi.org/10.1093/eurheartj/ehz455>.
- Cosentino F, Grant PJ, Aboyans V et al. 2019 ESC guidelines on diabetes, pre-diabetes and cardiovascular diseasesEur Heart J 2019; pii: ehz486. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehz486>.
- Vrablík M, Piťha J, Blaha V et al (za výbor ČSAT). Stanovisko výboru České společnosti pro aterosklerózu k doporučením ESC/EAS pro diagnostiku a léčbu dyslipidemií z roku 2019. Atheroreview 2019; 4(3): XXX-XXX.
- Vrablík M. Současné a budoucí trendy v léčbě dyslipidemií. Vnitr Lek 2019; 65(10). V tisku.
- Gidding SS, Rana JS, Prendergast C et al. Pathobiological Determinants of Atherosclerosis in Youth (PDAY) Risk Score in Young Adults Predicts Coronary Artery and Abdominal Aorta Calcium in Middle Age: The CARDIA Study. Circulation 2016; 133(2): 139–146. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.115.018042>.
- Borén J, Williams KJ. The central role of arterial retention of cholesterol-rich apolipoprotein-B-containing lipoproteins in the pathogenesis of atherosclerosis: a triumph of simplicity. Curr Opin Lipidol 2016; 27(5): 473–483. Dostupné z DOI: <http://dx.doi.org/10.1097/MOL.0000000000000330>.
- Nordestgaard BG, Chapman MJ, Humphries SE et al. Familial hypercholesterolaemia is underdiagnosed and undertreated in the general population: guidance for clinicians to prevent coronary heart disease: consensus statement of the European Atherosclerosis Society. Eur Heart J 2013; 34(45): 3478–3490a. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/eht273>.
- Chmelík Z, Vrablík M, Vaclová M et al. Vysoká prevalence kardiovaskulárních rizikových faktorů a neuspokojivá kontrola hladin LDL-cholesterolu v populaci 40letých mužů a 50letých žen v České republice. AtheroRev 2016; 1(3): 111–115.
- Emberson J, Whincup P, Morris R et al. Evaluating the impact of population and high-risk strategies for the primary prevention of cardiovascular disease. Eur Heart J 2004; 25(6): 484–491. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ehj.2003.11.012>.
- Chapman RH, Benner JS, Petrilla AA et al. Predictors of adherence with antihypertensive and lipid-lowering therapy. Arch Intern Med 2005; 165(10): 1147–1152. Dostupné z DOI: <http://dx.doi.org/10.1001/archinte.165.10.1147>.
- Borén J, Williams KJ. The central role of arterial retention of cholesterol-rich apolipoprotein-B-containing lipoproteins in the pathogenesis of atherosclerosis: a triumph of simplicity. Curr Opin Lipidol 2016; 27(5): 473–483. Dostupné z DOI: <http://dx.doi.org/10.1097/MOL.0000000000000330>.
Štítky
Angiologie Diabetologie Interní lékařství Kardiologie Praktické lékařství pro dospěléČlánek vyšel v časopise
Athero Review

2019 Číslo 3
-
Všechny články tohoto čísla
- Editorial
- Stanovisko výboru České společnosti pro aterosklerózu k doporučením ESC/EAS pro diagnostiku a léčbu dyslipidemií z roku 2019
- Specifika léčby postižení cévního systému u pacientů s chronickým onemocněním ledvin
- Ľubomíra Fábryová, Pavol Holéczy a kolektív. Diabezita. Diabetes a obezita: nerozlučné dvojičky
- Vliv statinů na podocyty u nefrotického syndromu
- Dyslipidemie u pacientů s chronickým onemocněním ledvin
- Apolipoprotein L1 – etnicky specifický determinant renálního a srdečního selhání
- Observační studie léčby dyslipidemie v České republice
- Deficience lyzosomální kyselé lipázy: jedna z možných příčin dyslipidemie a hepatopatie
- Vitamín D a koronárne riziko detekované výpočtovou tomografiou
- Desatero použití ezetimibu aneb stručný průvodce jeho použitím v současnosti
- Strategie kardiovaskulární prevence: to je oč tu běží!
- Strategie kardiovaskulární prevence: to je oč tu běží!
- Rešerše zajímavých článků ze zahraniční literatury
- Fellowship ČSAT: German Heart Center Munich – Technical University Munich 18. 2. 2019–17. 8. 2019
- Šobrův den 2019: Lipidologie opět na výsluní
- Athero Review
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Desatero použití ezetimibu aneb stručný průvodce jeho použitím v současnosti
- Stanovisko výboru České společnosti pro aterosklerózu k doporučením ESC/EAS pro diagnostiku a léčbu dyslipidemií z roku 2019
- Specifika léčby postižení cévního systému u pacientů s chronickým onemocněním ledvin
- Dyslipidemie u pacientů s chronickým onemocněním ledvin
